泌尿系統腫瘤包含常見的攝護腺癌、泌尿上皮細胞癌(如膀胱癌、腎盂及輸尿管癌)與腎臟癌,亦有較不常見的睪丸癌、陰莖癌、腎上腺與後腹腔良惡性腫瘤等。為提升對泌尿系統腫瘤病人的治療與照護品質,本院自創院初期即成立「泌尿系腫瘤多專科整合診治團隊」,成員涵蓋泌尿外科、放射診斷科、病理科、核子醫學科、放射腫瘤科、腫瘤內科等專科醫師,以及個案管理師、護理人員、放射師與社工師等專業人員。團隊每週定期召開會議,針對新診斷、復發或正在治療中的個案進行討論,以團隊整合方式協助每位病人獲得最好的癌症診斷與治療。
本團隊擁有豐富的攝護腺癌治療經驗,是台灣最早積極推行根治性手術的醫院之一。隨著醫療科技的進步,現已全面引進達文西機器手臂微創手術與先進放射治療設備,本院核醫科導入可精準偵測全身病灶的攝護腺癌專屬正子攝影:鎵68-PSMA PETCT,並率先全台開展搭配之鎦-177-PSMA同位素治療,提供晚期攝護腺癌病人新治療契機。
本團隊也是全台最早堅持院外病人病理玻片調閱復核(REVIEW PATHOLOGY),由熟悉癌症的病理專家審慎檢視組織細胞分化特性、必要時輔以免疫染色與基因定序,從診斷起即為病人打造精準個人化的治療目標。REVIEW PATHOLOGY作法己廣為全國癌症診療品質認證醫院接納為外院癌症診治必要操作。
攝護腺癌症診斷方面,不隨意因高額自費即以良性攝護腺肥大手術併行或取代標準細針穿刺方式,最小化診斷創傷;導入切片前核磁共振影像(MRI)觀念提升切片準確率,並慎選適合病人升級MRI融合超音波導引定位穿刺切片,幫病人看緊荷包,將該花的錢用在刀口上。
團隊的治療決策始終以病人為中心,強調以病人需求與風險評估為依歸,選擇最適合的治療方式。不會勉強高齡或高風險病人進行不適合治療,並重視病人與家屬的參與與知情,透過多專科會診與充分溝通,幫助病人理解病情與每一種治療的利弊。團隊雖然積極治療癌症,但是當病人因癌症相關或不相關情況逐漸步入生命後期時會適時評估早期邀請安寧緩和內科團隊參與病人共同照護,無縫合作照顧病人與家屬的身心靈。
團隊照護的泌尿系統腫瘤病人以攝護腺癌最多,累計治療超過6,000位攝護腺癌病人,2018~2022年攝護腺癌新發病人5年觀察存活率為86%,優於衛生署公布台灣同時期同疾病的治療成果。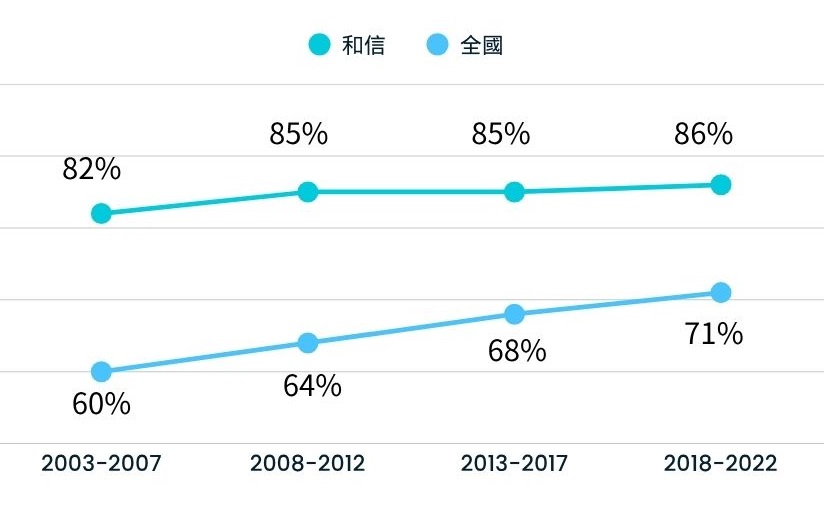
團隊特色與臨床優勢
1. 精準醫療與先進技術的應用
使用鎵68-PSMA PETCT 正子攝影進行攝護腺癌的偵測與病程分期,提升診斷與治療精準度。
採用鎦-177-PSMA同位素治療晚期攝護腺癌,是台灣最早引進PSMA治療與檢查技術的醫療機構之一。
2.治療模式多元,依病人條件量身打造
以達文西機器手臂微創手術與放射治療為主,依病人年齡與身體狀況進行建議。
3. 臨床研究與技術導入
團隊參與多項國內外臨床試驗,包括PSMA治療在不同病程階段的應用。
密切追蹤國際趨勢,常見癌症各期別治癒率已提昇到水準以上,依據實證經驗納入更多元治療模式,包含積極追蹤暫不治療、保留器官功能之部份切除根治治療、精準確認後的寡轉移根治治療等。








